Protrusión y hernia discal
Qué esUna protrusión discal consiste en el abombamiento de la “envuelta fibrosa” que rodea el disco intervertebral, mientras que una hernia discal consiste en la salida de parte del núcleo pulposo a través de una fisura en la “envuelta fibrosa” del disco.
La diferencia entre “”hernia” y “protrusión” es que se haya producido salida del contenido (“hernia”) o sólo deformación de la envuelta, sin salida de contenido (“protrusión”). En la práctica, a veces no es fácil ver en una resonancia magnética si esa extravasación se ha producido o no; por eso, en esos casos algunos médicos asumen que si la deformación del disco que se observa en la resonancia tiene una base más ancha que su vértice, se trata de una “protrusión”, mientras que si la punta es tan o más ancha que su base, se trata de una “hernia”.
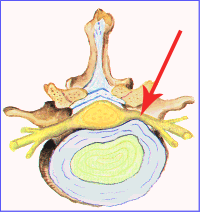
Protrusión (vista superior) | 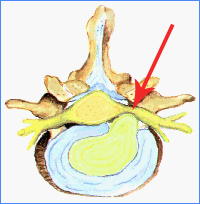
Hernia discal (vista superior) |
| | |
|
|
Hernia discal | 
Hernia discal (vista lateral) | Cómo se produce En condiciones normales, el proceso normal de desgaste del disco va haciendo que algunas de las fibras que constituyen su “envuelta fibrosa” vayan perdiendo resistencia y elasticidad, y puedan retraerse o partirse espontáneamente. Cuando eso sucede, parte del contenido gelatinoso del disco o “núcleo pulposo” puede protruir o extravasarse fuera.
En algunos casos, la presión en el interior del disco puede exceder la capacidad de resistencia de las fibras de la “envuelta fibrosa”, de manera que las parte y una porción del disco protruye o se hernia. Como el “núcleo pulposo” del disco es de consistencia gelatinosa, cuando la columna se inclina hacia delante el disco tiende a desplazarse hacia atrás, y viceversa. La parte trasera de la envuelta fibrosa es menos resistente que la delantera, puesto que es un tercio más fina, por lo que es más frecuente que las protrusiones y hernias aparezcan en la parte trasera del disco. Así, la situación más típica en la que se produce una hernia discal, es cuando el paciente se inclina hacia delante con las piernas estiradas, carga peso en sus brazos y se levanta, aumentando la presión en la porción más posterior del disco, hasta que excede de la capacidad de resistencia de la envuelta fibrosa y se produce la hernia discal
Sin embargo, esta situación es la más típica, pero no la más frecuente; la mayoría de las hernias se producen por el proceso paulatino de desgaste de la envuelta fibrosa, y son pocas aquéllas en las que existe un desencadenante claro y único.
En condiciones normales, diversos mecanismos musculares reducen la presión que soporta el disco, pues al contraerse de manera coordinada los distintos grupos musculares reparten y estabilizan la carga. Así, se asume que algunos de los factores que podrían aumentar la probabilidad de que aparezca una hernia o protrusión discal son:
Tener una musculatura débil. Estar mucho tiempo sentado, especialmente si no se hace ejercicio –pues eso acelera la atrofia muscular-, o en otras posiciones en los que la parte anterior de la vértebra soporta más carga que la posterior, como al estar muchas horas inclinado. -
Someterse a vibraciones que afecten al cuerpo, frecuente en tractoristas u operarios de maquinaria industrial, lo que podría facilitar el desgarro de las fibras de la envuelta fibrosa. Sin embargo, aunque algunos estudios han demostrado que en esas profesiones la incidencia de dolor de espalda es más alto, los estudios que han analizado si también era mayor el riesgo de que aparecieran hernias discales, han encontrado resultados inconsistentes y habitualmente negativos.
-
Ciertos genes, probablemente asociados a una menor resistencia de la envuelta fibrosa o que hacen que el disco sea menos resistente ante otros factores.
-
No obstante, el aumento de la probabilidad de padecer una hernia discal que se asocia a cada uno de esos factores es, en general, pequeño y el hecho de que aparezca una hernia discal no significa necesariamente que cause dolor u otras molestias. De hecho, los estudios, muestran que, en la región lumbar, el 30% de los sanos (sin ningún dolor) muestran hernias discales cuando se les hacen resonancias magnéticas, y el 70% protrusiones; y en la columna cervical, el 87,6% presentan abombamientos discales; ya a los 20 años, los presentan el 73,3% de los hombres y el 78% de las mujeres. La frecuencia de ese hallazgo, así como el tamaño y número de las protrusiones halladas, aumenta con la edad.
SíntomasEl interior o “núcleo pulposo” del disco contiene sustancias que irritan los nervios. En condiciones normales no hay nervios en el interior del disco, de modo que esas sustancias no tienen nervios a los que irritar. Habitualmente sólo hay nervios en la parte más externa de la “envuelta fibrosa”, y especialmente en las porciones laterales de su pared posterior.
Si la hernia se produce en un lugar de la envuelta fibrosa en la que no hay nervios y su volumen es suficientemente pequeño como para no comprimir la raíz nerviosa, la hernia puede no causar dolor ni molestias en ningún momento. Por el contrario, si el “núcleo pulposo” se hernia en un lugar en el que sí hay nervios, las sustancias que contiene los excitan y eso desencadena:
Dolor en la espalda, en la zona cervical o lumbar en función de dónde se haya producido la hernia, desencadenado por la rotura de la envuelta fibrosa y por la contractura refleja de la musculatura de ese nivel. Dolor irradiado, al brazo en el caso de protrusiones o hernias cervicales y a la pierna en el caso de las lumbares. Ese dolor se debe:
-
A la liberación por parte de esos nervios de unas sustancias (ciertos tipos de “neurotransmisores” y “neuromoduladores”, como la “Sustancia P” o la “Neuroquinina A”) que provocan la inflamación del disco, la raíz nerviosa y los tejidos blandos de la zona, e irritan químicamente la raíz nerviosa.
Si el volumen de la protrusión o hernia es suficientemente grande, o si la inflamación es suficientemente importante, también puede comprimir la raíz nerviosa. Si se comprimen nervios sensitivos, además de dolor irradiado también puede aparecer una alteración o pérdida de sensibilidad en la zona cuya sensibilidad recoge ese nervio. Si se comprime un nervio motor, disminuye la fuerza del grupo muscular inervado por ese nervio.
Diagnóstico
Una hernia sólo causa problemas cuando irrita o comprime una raíz nerviosa. Sólo se puede asumir que la hernia discal es la causa del dolor en aquellos pacientes en los que existen síntomas y signos que demuestran que la raíz nerviosa está siendo irritada o comprimida, tales como dolor irradiado a lo largo del trayecto de esa raíz nerviosa, pérdida de fuerza de los músculos que inerva o pérdida de sensibilidad de los territorios que dependen de ella. Si el paciente no muestra esos síntomas y signos, hay que concluir que en su caso concreto la hernia discal es irrelevante.
Así, lo fundamental para determinar si la protrusión o hernia es la “causa” del dolor, o sólo un “hallazgo casual e irrelevante”, es el interrogatorio clínico y la exploración física, que permite comprobar si existen signos que confirmen esa irritación o compresión, como pérdida de sensibilidad, fuerza o reflejos en los territorios inervados por esa raíz nerviosa, o la aparición de dolor irradiado a la pierna en ciertas maniobras exploratorias, que “estiran” la raíz o aumentan la compresión del disco sobre ella. Aunque la presencia de uno solo de esos signos no es suficiente para establecer con seguridad el diagnóstico, la presencia combinada de varios de ellos suele permitir un diagnóstico fiable y detectar los signos y síntomas que reflejan que conviene plantear la posibilidad de operar la hernia. Realmente eso es lo más importante puesto que, según la evidencia científica, el tratamiento de una hernia discal en la que no existen criterios para plantear la cirugía es muy similar al que se plantearía si la hernia no existiera.
Así:
- Si no hay ningún síntoma ni signo de irritación ni compresión nerviosa, eso significa que la hernia o protrusión discal son un mero “hallazgos casual”, pero ni sería responsable del dolor ni requeriría tratamiento en sí misma. Si un paciente sólo siente dolor en el cuello y la espalda, y no dolor irradiado ni pérdida apreciable de fuerza en brazo/s o pierna/s, es muy poco probable que su dolor se deba a una hernia discal, aunque tenga una y así se vea en una resonancia magnética.
De hecho, los estudios realizados han demostrado que, incluso en el escaso porcentaje de casos en los que finalmente hay que operar la hernia discal porque es la causa del dolor irradiado a la pierna y los tratamientos no quirúrgicos no bastan para eliminar el dolor, la operación sólo mejora o elimina el dolor irradiado, pero la evolución del dolor lumbar es la misma entre los pacientes operados y los no operados; ni la hernia discal es la causa directa del dolor lumbar, ni quitar esa hernia mejora ese tipo de dolor.
- Si hay síntomas o signos de irritación o compresión, es necesario comprobar que la raíz nerviosa que la exploración física ha identificado como aquélla que está irritada o comprimida coincide con la localización de la hernia o protrusión observada en la resonancia magnética. Si no coincide la hernia observada es irrelevante. Si, por el contrario, los resultados de la exploración física coinciden con los de la resonancia, se puede deducir que la hernia o protrusión es la causa del problema.
Por eso, sólo tiene sentido prescribir una resonancia magnética por sospecha de hernia discal cuando el interrogatorio y la exploración física reflejan síntomas y signos que sugieren irritación o compresión de una raíz nerviosa, pues en ese caso el resultado de la resonancia magnética puede modificar el tratamiento. Por el contrario, los estudios concluyen que prescribirla cuando no existen esos síntomas o signos o cuando no se han buscado mediante un interrogatorio clínico y exploración física resulta inútil y potencialmente contraproducente, pues los resultados de la prueba no modifican el tratamiento y aumentan el riesgo de cirugía innecesaria: el hecho de realizar una resonancia magnética, esté indicada o no, aumenta hasta un 800% el riesgo de que el paciente termine siendo operado, sea necesario o no. Restringir el uso de la RM a los casos en los que ha demostrado ser fiable, evitará diagnósticos erróneos, tratamientos inadecuados y costes innecesarios.
En algunos casos puede tener sentido realizar pruebas complementarias “neurofisiológicas”, como electromiogramas o electroneurogramas, que determinan de manera objetiva el estado de las raíces nerviosas. Esas pruebas tienen sentido para complementar y no para sustituir el resultado de la exploración física. Así, esas pruebas son innecesarias si los síntomas y la exploración física ya demuestran claramente la existencia de una compresión nerviosa, o cuando los síntomas y la exploración física demuestran que no existe una compresión nerviosa suficientemente importante como para tener relevancia clínica.
Sin embargo, las pruebas neurofisiológicas pueden cuantificar la intensidad de la irritación o compresión nerviosa, distinguir si la afectación del nervio es reciente (“aguda”) o “crónica”, y ayudar a determinar la causa de la afectación cuando hay más de un motivo posible, por ejemplo en el caso de un paciente con una enfermedad crónica como la diabetes mal controlada durante muchos años o algunas enfermedades neurológicas progresivas, en los que además aparece una hernia discal; en esas situaciones son útiles para determinar qué parte de esa afectación depende de la enfermedad crónica preexistente y cuál de la hernia discal, lo que ayuda a definir el tratamiento adecuado para su situación concreta.
Cuando el episodio se ha resuelto, no tiene sentido repetir las pruebas diagnósticas: si el dolor ha desaparecido, la fuerza se ha recuperado y el paciente ha reanudado su vida normal, es completamente irrelevante la imagen que se observe en la resonancia magnética o cuál sea el resultado de las pruebas neurofisiológicas; eso ni modifica el tratamiento ni el pronóstico.
Sólo en algunos casos en los que la recuperación no es positiva tiene sentido realizar esas pruebas de imagen o complementarias. Pero entonces, su indicación no se debe a que el paciente haya padecido una hernia, sino al estado en el que esté en el momento en el que se prescriben.
RiesgosEn sí mismo, ninguno. De hecho, entre los individuos sanos que no tienen dolor de espalda ni lo han padecido nunca, los estudios científicos han demostrado que aproximadamente un 70% presenta protrusiones y un 30% hernias discales. Por eso, lo realmente importante no es que se exista una “protrusión” o una “hernia”, sino que comprima o no la raíz nerviosa. Si no es así, no supone ningún problema ni incrementa el riesgo de padecerlo en el futuro.
Como las protrusiones o hernias discales son muy frecuentes, y más del 80% de la población presenta dolor de espalda en algún momento de su vida, es muy frecuente que las personas con dolor de espalda tengan, además, una protrusión o hernia discal. Pero eso no significa que su dolor se deba a la hernia. De hecho, en los casos en los que no hay dolor irradiado ni otros signos de compresión de la raíz nerviosa, la presencia de la protrusión o la hernia es puramente casual y no causal, y ni tiene ninguna importancia ni influye en el pronóstico del dolor. En esos casos, las recomendaciones basadas en la evidencia científica disponible establecen que es un error plantearse operar la protrusión o hernia, pues significaría exponer al paciente a los riesgos inherentes a toda cirugía para eliminar un hallazgo casual que no causa ningún problema.
Sin embargo, en ciertos casos algunas protrusiones o hernias irritan o comprimen la raíz nerviosa. Entonces sí causan problemas, como dolor irradiado o pérdida de sensibilidad o fuerza. En estos casos, la gravedad depende de la intensidad y duración de la compresión nerviosa. Antiguamente se creía que el más mínimo signo de compresión de la raíz suponía que ésta estaba “sufriendo” y se iba a “morir” si no se actuaba rápidamente. Sin embargo, numerosos estudios han demostrado que ese planteamiento es erróneo.
La tendencia espontánea de una hernia discal es ir desinflamándose y deshidratándose, de manera que el volumen del material herniado va disminuyendo hasta dejar de comprimir la raíz nerviosa. Hay estudios que han demostrado que esa reducción puede llegar a ser tan intensa que la protrusión o hernia deja de observarse en posteriores resonancias magnéticas. Sin embargo, lo más frecuente es que la pérdida de volumen sea parcial y, aunque sea suficiente para dejar de comprimir la raíz nerviosa, siga apreciándose la deformación del disco en una resonancia magnética. De hecho, puede bastar que desaparezca la inflamación (y la consiguiente liberación de sustancias con capacidad para irritar la raíz nerviosa) para que la hernia o protrusión deje de causar problemas, aunque la imagen en una resonancia magnética no varíe.
Según la evidencia científica eso es lo que ocurre en la mayoría de los casos durante las primeras 6 semanas. De hecho, aproximadamente el 95% de los casos en los que la protrusión o hernia causan problemas se pueden resolver sin que sea necesario operar al paciente. Y en el 5% restante, en los que la cirugía es conveniente, esta ha demostrado ser muy efectiva. Por lo tanto, en ciertos casos las protrusiones o hernias discales pueden causar problemas, pero existen soluciones eficaces.
Las recomendaciones basadas en la evidencia científica disponible establecen que hay tres situaciones que pueden ser desencadenadas por una protrusión o hernia y en los que es necesario operar aunque no exista dolor:
En el caso de que la hernia comprima una raíz nerviosa motora (es decir, de las que transmite las órdenes a la musculatura) y cause una pérdida de fuerza completa o muy importante, que no mejora tras 6 semanas de tratamiento no quirúrgico; en esa situación merece la pena operar al paciente y eliminar esa hernia para descomprimir la raíz nerviosa, pues si la compresión se mantiene mucho tiempo puede dejar secuelas permanentes. Sin embargo, nada demuestra que esa situación se produzca antes de las 6 primeras semanas. Si produce compresión de la médula a nivel cervical, y En el síndrome de la cola de caballo.
Actualmente, las recomendaciones basadas en la evidencia científica disponible, establecen que las únicas situaciones en la que una hernia discal representa un caso grave y urgente, son:
-
La compresión de la médula a nivel cervical, que puede manifestarse como “mielopatía cervical” o, de manera excepcional, como “síndrome de Brown-Sequard”:
-
La mielopatía cervical consiste en la alteración de la fuerza o control de los movimientos causados por la compresión de la médula a nivel cervical. Esa compresión no tiene por qué causar dolor; de hecho, la compresión en sí misma no lo suele causar. La porción de la médula que suele comprimirse más precozmente suele ser aquella por la que discurren las vías nerviosas que transmiten las órdenes del cerebro a los segmentos de la médula que controlan los músculos de las piernas, de manera que el paciente percibe una pérdida progresiva de fuerza en las piernas, con un tono muscular aumentado. Sin embargo, en función de cuál sea la porción de la médula que sea comprimida, también puede provocar pérdida de fuerza en los brazos o alteraciones del control de la movilidad fina de los dedos. La mielopatía puede deberse a tumores o infecciones, pero dentro de su baja frecuencia lo más común es que sea causada por una hernia discal o una estenosis espinal en la columna cervical, o la combinación de ambas; es más probable que una hernia discal provoque mielopatía cuando afecta a la porción central del canal medular y, sobre todo, si el canal medular ya es estrecho de por sí. Cuando la mielopatía cervical causa síntomas, requiere tratamiento quirúrgico, que se centra esencialmente en descomprimir la médula. En esos casos, las pruebas científicas demuestran que la cirugía detiene la progresión de la mielopatía, aunque si ha dado tiempo a que se consoliden daños neurológicos (como pérdida de fuerza), pueden no recuperarse completamente después de la cirugía. Las pruebas sugieren que en esos casos la administración de cerebrolisina puede mejorar la recuperación. Las pruebas científicas recomiendan realizar la descompresión antes de que la mielopatía sea muy severa, ya que en estos casos y cuanto mayor sea la duración de los síntomas, la respuesta al tratamiento es peor, con mayor sintomatología residual.
El “síndrome de Brown-Sequard” consiste en la compresión (o sección) de la una mitad (izquierda o derecha) de la médula, que causa pérdida de fuerza en el brazo y/o pierna del lado en el que la médula es comprimida, y pérdida de la sensibilidad al dolor y la temperatura en el lado contrario. Dentro de su rareza suele ser causado por traumatismos muy importantes o tumores, aunque también puede serlo, de manera excepcional, por una hernia discal cervical. En esa situación, también conviene operar en cuanto sea posible.
El “síndrome de la cola de caballo”, que aparece por la compresión del final de la médula espinal (llamada la “cola de caballo”). Este síndrome se caracteriza por uno o varios de estos signos:
pérdida muy importante o total de fuerza en la/s pierna/s, pérdida de control de los esfínteres anal o vesical, de manera que el paciente orina o defeca sin poder controlarlo, y cuando orina no vacía completamente la vejiga, impotencia súbita, o “anestesia en silla de montar” o pérdida de sensibilidad en la zona genital y el periné.
Esta situación se puede acompañar o no de dolor lumbar y en una o ambas piernas. El “síndrome de la cola de caballo” es muy infrecuente, con una incidencia anual calculada en 7 casos cada 100.000 personas. Cualquier situación en la que se comprima la cola de caballo puede causar el síndrome, como tumores, heridas de bala o abscesos, pero dentro de su rareza, la causa más frecuente es una hernia discal lumbar en la línea media o “central”. Es la única situación que puede ser desencadenada por una hernia discal que requiere cirugía inmediata (en las primeras 48 horas y, si es posible, en las primeras 24), porque los estudios realizados demuestran que cuanto antes sea operado el paciente, menor es el riesgo de que queden secuelas.
Tratamiento
Las recomendaciones basadas en la evidencia científica disponible establecen que sólo hay que tratar las protrusiones o hernias discales que realmente causan problemas.
Las hernias o protrusiones que no comprimen una estructura nerviosa resultan irrelevantes y no constituyen una enfermedad, sino una “variante de la normalidad”, por lo que no requieren tratamiento. Los estudios científicos evidencian que la generalización de la realización de resonancias magnéticas lumbares, incluso en casos en los que no están indicadas, ha conllevado la detección de hernias o protrusiones que no causan ningún problema y presentan más del 70% de los sanos que no tienen ningún dolor ni sintomatología, pero inducen mucha cirugía innecesaria. Por el contrario, limitar el uso de la cirugía a los casos en los que está indicada mejora los resultados y la evolución de los pacientes.
Eso es evidente en el caso de sujetos sin dolor, en los que la hernia no es sino un hallazgo casual en una resonancia magnética realizada por otro motivo. Pero a veces es menos obvio en el caso de pacientes con dolor en el cuello o en la espalda pero sin dolor irradiado al brazo o la pierna ni otros signos de compresión del nervio. En esos casos, la hernia o protrusión resulta completamente irrelevante, puesto que no está irritando ni comprimiendo ninguna raíz nerviosa, pero su observación puede inducir a creer que es la causa del dolor. Las recomendaciones basadas en la evidencia científica disponible recomiendan que una protrusión o hernia que no comprime la raíz nerviosa no requiere tratamiento específico. En esos casos, el dolor tiene que ser tratado como un “síndrome inespecífico”, es decir, como lo sería si la hernia no existiera o no se hubiese detectado.
La inmensa mayoría de los casos en los que una protrusión o hernia discal comprimen una raíz nerviosa tienden a evolucionar bien por sí mismos. De hecho, una hernia discal tiende a perder volumen espontáneamente. Inicialmente, porque va disminuyendo la excitación de los nervios que liberan los “neurotransmisores” responsables de la inflamación, de manera que tanto la “irritación” como la “compresión” de la raíz nerviosa van mejorando. Después, porque el material extruido tiende a irse deshidratando, lo que reduce todavía más su volumen y la compresión de la raíz. Así, en la inmensa mayoría de los pacientes el cuadro tiende a curarse por sí mismo, y el objetivo del tratamiento médico es coadyuvar y acelerar ese proceso, reduciendo mientras la intensidad del dolor.
El tratamiento de una hernia discal en la que no hay criterios para plantear la cirugía es similar al de un “síndrome inespecífico”, tiene sentido aplicar los tratamientos que han demostrado ser eficaces en esos casos y la existencia o no de la hernia discal no influye en los resultados.
En función de la situación concreta del paciente, durante el episodio doloroso se pueden usar:
La principal diferencia es que en algunos pacientes con dolor irradiado debido a hernia discal también están indicados ciertos fármacos desarrollados como antiepilépticos (como la “gabapentina” o la “pregabalina”, con el objetivo de reducir la excitación de los nervios irritados por la protrusión o hernia discal. Esos fármacos están especialmente indicados en aquellos pacientes en los que el dolor irradiado es muy intenso.
Además, y a diferencia de lo que ocurre en los pacientes con síndromes inespecíficos o sin dolor irradiado, en los pacientes con dolor irradiado por hernia o protrusión discal las “infiltraciones epidurales de corticoides” han demostrado tener efecto, aunque las pruebas ( Link a Bibliografía- Ref.bibliog. causas del dolor- alteraciones estructurales de la columna vertebral- protrusión y hernia discal) disponibles reflejan que ese efecto es transitorio y no muy intenso.
En los casos de hernia discal lumbar en los que existen criterios para operar, la “quimionucleolisis” ha demostrado ser más eficaz que el placebo, y sus resultados son similares (o muy ligeramente inferiores) a los de la cirugía. Consiste en inyectar directamente en el disco una sustancia derivada de la papaya, la “quimiopapaína”, que tiene la propiedad de destruir químicamente el núcleo pulposo, y por lo tanto, reducir el volumen de la hernia. Este procedimiento empezó a usarse en la década de 1960, hasta que se detectó que una pequeña parte de la población era alérgica a la papaína, de manera que en esos casos concretos el procedimiento podía provocar efectos secundarios graves e incluso la muerte, lo que llevó a que el procedimiento dejara de usarse. En los últimos años, se está abogando porque resurja y el producto vuelva a fabricarse y usarse, protocolizando su aplicación para asegurar que nunca se aplica a pacientes alérgicos.
Las recomendaciones basadas en la evidencia científica disponible establecen que, si a lo largo de las 6-12 semanas siguientes al momento en el que la hernia comenzó a comprimir la raíz nerviosa esa compresión no ha mejorado de manera apreciable pese a todos los tratamientos conservadores aplicados, de manera que el dolor irradiado sigue siendo muy intenso, o la pérdida de fuerza sigue siendo importante y no mejora, se debe plantear la cirugía. Además, el análisis de la evolución de los pacientes operados y no operados ha permitido definir los criterios que identifican a los pacientes que deben ser operados, y los estudios realizados demuestran que cuánto más estrictamente se aplican esos criterios, mejores son los resultados de la cirugía. En definitiva, la cirugía discal ha demostrado ser muy efectiva si se operan sólo los pacientes que muestran esos criterios, y que representan aproximadamente el 5% de los pacientes con dolor irradiado debido a hernia discal que se atienden en atención primaria, y aproximadamente al 20-25% de los que son derivados a un servicio de cirugía ortopédica o neurocirugía. En los demás pacientes, la cirugía supone un riesgo innecesario, pues no mejora los resultados del tratamiento ni el pronóstico.
¿Qué casos de hernia discal hay que operar?
Durante años se ha creído, equivocadamente, que una hernia discal era una enfermedad gravísima, que siempre causaba dolor y/o pérdida de fuerza y que era necesario operarla sin falta y en cuanto antes. De hecho, a veces se usaban argumentos dramáticos y que han demostrado ser falsos para convencer a los pacientes de que iba a ser indispensable operarlos , del tipo de “si no se opera acabará en una silla de ruedas”, “nunca mejorará su dolor si no se opera”, o “mejor operarle ahora que más adelante”.
Sin embargo, eso es un error. De hecho, las pruebas científicas demuestran que los resultados mejoran cuando sólo se opera a los pacientes en los que existen criterios concretos para indicar la cirugía y no a los demás.
En general, las pruebas científicas fundamentan seguir criterios similares para decidir cuándo está indicada la cirugía en casos de hernia discal cervical y lumbar.
Las recomendaciones basadas en la evidencia científica disponible establecen que sólo hay que plantear la cirugía en aquellas hernias discales que causan una compresión de una estructura nerviosa, y en las que el tratamiento conservador no está siendo efectivo o la compresión es tan grave que no se puede esperar. En lo concreto, sólo tiene sentido operar una hernia discal cuando la situación general del paciente lo permite y se da alguno de estos supuestos:
Inmediatamente en los casos de “síndrome de la cola de caballo”. Esa situación es muy infrecuente (menos de 7 de cada 100.000 casos), pero es la única en la que la cirugía es urgente, pues cuanto antes se realice, menor es el riesgo de que queden secuelas. De manera urgente, aunque no necesariamente inmediata, en los casos excepcionales en los que la compresión de la médula cervical causa un “síndrome de Brown Sequard”, o una “mielopatía cervical” ( link a mielopatía cervical en el apartado “riesgos” de este capítulo) con una pérdida importante o progresiva de fuerza. Sin premura en aquellos casos en los que, tras un mínimo de 6-12 semanas de tratamiento no quirúrgico:
Sigue existiendo una pérdida muy importante de fuerza que no se está empezando a recuperar, pues si la compresión de la raíz nerviosa es importante y se mantiene mucho tiempo, puede dejar secuelas permanentes. No obstante, las pruebas científicas han demostrado que la pérdida de fuerza se recupera en los pacientes operados y en los no operados, aunque en estos más lentamente, por lo que el criterio fundamental para indicar la cirugía debe ser la presencia de dolor irradiado y no la pérdida de fuerza. -
El dolor irradiado al brazo o la pierna sigue siendo intenso o limita la calidad de vida del paciente de manera suficientemente importante como para que él decida la conveniencia de la cirugía. Las pruebas científicas que respaldan este criterio son más sólidas con respecto a la columna lumbar que a la cervical. En esos casos:
La cirugía no es efectiva sobre el dolor del cuello o la espalda, sino sólo sobre el dolor debido a la compresión de la raíz nerviosa, es decir, el dolor irradiado al brazo o la pierna; por lo tanto, sólo tiene sentido operar cuando el dolor irradiado es el que realmente hace sufrir al paciente. La cirugía acelera la mejoría del dolor irradiado, pero después de un año de la operación no hay diferencias entre los pacientes operados y los no operados. -
En contra de lo que se creía antiguamente, está demostrado que no sucede nada trágico si esos pacientes no se operan (es decir, no es cierto que se queden “paralíticos” ni nada similar), es decir, no operarse no conlleva ningún perjuicio ni riesgo especial a medio ni largo plazo. Es decir, en los pacientes en los que el dolor irradiado es intenso y no mejora tras 6 semanas de tratamiento conservador, para acortar la duración de ese dolor es más efectivo operarse que seguir con ese tratamiento, pero no operarse no conlleva ningún perjuicio ni riesgo especial a medio ni largo plazo. Está comprobado que el tratamiento conservador puede mantenerse durante hasta 12 meses sin que eso empeore el resultado de la cirugía en los pacientes que finalmente tienen que ser operados.
-
A cambio de la aceleración de la mejoría del dolor irradiado, la cirugía conlleva riesgos más serios que mantener el tratamiento conservador. Las complicaciones de la microdiscectomía, que es al técnica quirúrgica de elección, afectan hasta un 11,5% de los pacientes operados, e incluyen la infección superficial de la herida quirúrgica, desgarros accidentales de la membrana que envuelve la médula y, sobre todo, el riesgo de que tras la cirugía aparezca "dolor neuropático" (es decir, causado por la activación persistente de las fibras nerviosas, de manera que el dolor persiste aunque durante la operación se haya extirpado la hernia).
Por eso, es determinante que el paciente sea bien informado y decida si, en función de sus circunstancias personales, profesionales, familiares y sociales, la intensidad del dolor irradiado y su repercusión en su vida cotidiana son suficientemente intensas como para que merezca la pena la cirugía
En los pacientes con hernia discal lumbar, principalmente en el nivel L4-5 y que afectan la raíz L5, puede aparecer afectación motora que provoca paresia a la dorsiflexión o “pie caído” ( que dificulta al paciente caminar de talón). Aunque la mayoría de estos pacientes son tratados quirúrgicamente, distintos estudios concluyen que no hay evidencia científica sólida que apoye que la cirugía sea más eficaz que el tratamiento conservador. Demuestran que el déficit motor se recupera mas rápidamente en los pacientes tratados con cirugía, pero después de un año no hay diferencias entre los pacientes sometidos a cirugía o a tratamiento conservador, por lo que el criterio quirúrgico debe venir determinado más que por la pérdida de fuerza, por la evolución y características del dolor.
La cirugía no ha demostrado en los estudios realizados ser eficaz para “prevenir” futuras hernias discales ni futuros episodios desencadenados por la hernia discal observada, sino específicamente para tratar el episodio doloroso en curso debido a la hernia discal que se plantea operar; no tiene sentido considerarla para “evitar problemas futuros”.
En los casos de hernia discal en los que está indicada la cirugía, la técnica de elección es la “microdiscectomía”, que consiste en quitar sólo la parte de disco herniado que está comprimiendo una estructura nerviosa. La “discectomía percutánea” es una opción todavía menos agresiva, pues requiere una incisión más pequeña, pero obtiene los mismos resultados, supone los mismos riesgos y probabilidad de complicaciones, y requiere una operación y una estancia hospitalaria de la misma duración. La “discectomía” a cielo abierto consigue resultados muy similares a la “microdiscectomía” pero es ligeramente más agresiva.
Por eso, la técnica quirúrgica generalmente recomendada es la “microdiscectomía” ("clásica" o "endoscópica"), aunque obviamente tiene que ser el cirujano el que escoja la que considera más adecuada en cada caso, y en aquellos ámbitos en los que los cirujanos estén más familiarizados con la “discectomía clásica” es una alternativa factible.
En algunos casos, la “microdiscectomía” se complementa con una “laminotomía” o “foraminotomía”. Habitualmente, el cirujano se la plantea cuando observa que es más estrecho de lo normal el “agujero de conjunción” (a través del cual a la raíz nerviosa abandona el espacio medular), aunque no hay estudios que demuestren las ventajas de hacerlo.
En los pacientes en los que una hernia discal visible en una resonancia magnética provoca síntomas típicos de estenosis del receso lateral, como claudicación neurógena, (es decir dolor irradiado a la pierna, que aparece y aumenta al caminar y mejora al sentarse o flexionar la columna), o dolor irradiado a la pierna que aparece o se agrava al extender el tronco y se alivia al flexionarlo, y en los que el signo de Lasegue es negativo (es decir, el dolor irradiado a la pierna no aumenta al estirar la pierna recta estando acostado boca arriba), han demostrado ser efectivas las técnicas que se recomiendan para el tratamiento quirúrgico de la estenosis -es decir, la cirugía descompresiva sin que sea necesario realizar una (micro)discectomía-.
|

 Red Investigadores Espalda
Red Investigadores Espalda  Fundación
Kovacs
Fundación
Kovacs  Mapa
web
Mapa
web 




 Webmaster · Política de protección de datos
Webmaster · Política de protección de datos



